Stellungnahme der Gemeinsamen Suchtkommission der deutschen kinder- und jugendpsychiatrischen Verbände und wissenschaftlichen Fachgesellschaft (BAG KJPP, BKJPP, DGKJP)
Hohes Suchtpotential bei Kindern und Jugendlichen – Forderung nach rascher politischer Intervention
In der kürzlich veröffentlichten Analyse zu Trends und Risikofaktoren des Nikotinkonsums im Kindes- und Jugendalter (Präventionsradar-Studie 2016–2024) (Hanewinkel & Hansen, 2024a) wird die Entwicklung des Rauch- und Vape-Verhaltens unter deutschen Schülerinnen und Schülern dokumentiert. Während der Konsum konventioneller Zigaretten zwar langfristig zurückgeht, nehmen der Gebrauch von E-Zigaretten – insbesondere Einweg-E-Zigaretten (Disposables) – sowie anderen neuen Nikotinprodukten rapide zu. Ihre einfache Handhabung, der kostengünstige Erwerb und die gezielte Vermarktung führen dazu, dass E-Zigaretten heute das am häufigsten genutzte Nikotinprodukt unter Kindern und Jugendlichen sind (Hanewinkel & Hansen, 2024a).
Die vorliegende Stellungnahme der Suchtkommission aktualisiert das Positionspapier aus dem Jahr 2020 zum E-Zigarettenkonsum bei Kindern und Jugendlichen (Arnaud et al., 2021) um spezifische Risiken von Einweg-E-Zigaretten (Disposables) und neuartigen Nikotinprodukten.
E-Zigaretten: Besorgniserregender Trend
In Deutschland lassen sich vier Haupttypen nikotinhaltiger Inhalationsprodukte unterscheiden:
- Einweg-E-Zigaretten (Disposables): Diese Geräte sind für den einmaligen Gebrauch konzipiert und werden nach etwa 600 Zügen entsorgt.
- Pod-Systeme: Sie bestehen aus vorbefüllten, austauschbaren Kartuschen, die einfach in ein Akkumodul eingesetzt werden.
- Tank-Modelle: Diese Systeme sind wiederbefüllbar und ermöglichen den individuellen Gebrauch mit verschiedenen Liquids.
- Tabakerhitzer (Heated Tobacco Products, HTPs): Diese Geräte erhitzen echten Tabak auf eine niedrigere Temperatur als herkömmliche Zigaretten, wodurch ein Tabak-Aerosol freigesetzt wird, ohne den Tabak zu verbrennen.
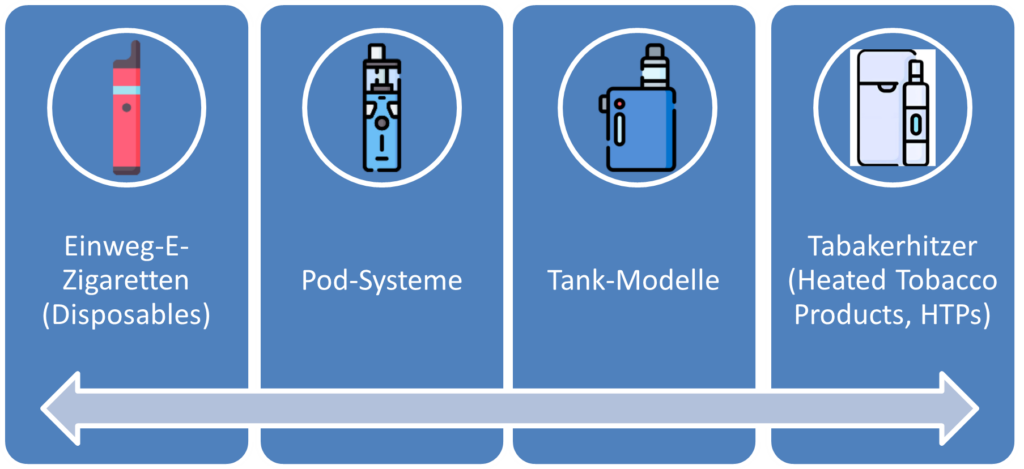
Abbildung 1: Übersicht der gängigen Nikotininhalationssysteme. (Grafische Aubereitung mithilfe PowerPoint Designers, Microsoft 365 Copilot)
Während Pod- und Tank-Modelle mehrfach verwendet werden können, tragen Einweg-Geräte zu einer erhöhten Umweltbelastung bei. Ihre einfache Handhabung ohne Wartungsaufwand macht sie insbesondere für unerfahrene Konsument:innen attraktiv (Shelton et al., 2022; Smith et al., 2023). Das gezielte Marketing auf social media Plattformen über süße Aromen (z. B. süße Früchte, Cola) und unauffällige Gestaltung – das Design ähnelt in Farbe und Form oft USB-Sticks oder Stiften – wirkt insbesondere auf jugendliche Zielgruppen verstärkend (Becker 2023).
Seit 2022 boomen Einweg-Geräte besonders – sie sind inzwischen der meistgenutzte E-Zigarettentyp und gelten bei Kindern und Jugendlichen als modisches Accessoire (Smith et al., 2023).
Die Bundeszentrale für gesundheitliche Aufklärung (BZgA) meldete 2023, dass 6,7 % der 12 bis 17-Jährigen in den letzten 30 Tagen eine Einweg-E-Zigarette konsumiert hatten – ein Anteil nahezu so hoch wie der der konventionellen Raucher in dieser Altersgruppe (7,4 %). Einweg-Vapes sind damit in kurzer Zeit zu einem Massenphänomen unter Jugendlichen geworden und kommen häufiger vor als wiederbefüllbare E-Zigaretten (3,9 %) oder Wasserpfeifen (3,9 %) in dieser Altersgruppe.
Gesundheitliche Risiken
Die Nutzung von E-Zigaretten ist nicht harmlos. Sie enthalten zahlreiche gesundheitsschädliche Stoffe mit verschiedenen Risiken:

Tabelle 1: Übersicht ausgewählter Inhaltsstoffe von E-Zigaretten und deren gesundheitliche Risiken – Zusammenstellung typischer chemischer Substanzen in Liquids sowie ihrer pharmakologischen und toxikologischen Effekte im Jugendalter.
Quote
Die Weltgesundheitsorganisation warnt, das als „nikotinfrei“ deklarierte Liquids dennoch Nikotin enthalten können – Jugendlichen daher dem Suchtrisiko ausgesetzt sind.

Abbildung 2: Einflussfaktoren auf den Konsum von Einweg-E-Zigaretten im Jugendalter.
Darstellung psychosozialer, marketingbezogener und produktspezifischer Anreize zur Nutzung von Disposables. (Visualisierung erstellt mit Napkin.ai). (sh. unten stehender Link)
Gateway-Effekt: Einstieg in den Tabakkonsum?
Besonders besorgniserregend ist der enge Zusammenhang zwischen frühem E-Ziga¬rettenkonsum und dem späteren Griff zur herkömmlichen Zigarette. Zahlreiche Untersuchungen stützen die sogenannte Gateway-Hypothese: Jugendliche, die nie zuvor geraucht haben, aber E-Zigaretten ausprobieren, haben ein deutlich erhöhtes Risiko, mit dem Zigarettenrauchen anzufangen. Laut WHO haben Jugendliche, die regelmäßig E-Zigaretten konsumieren, ein nahezu dreifach erhöhtes Risiko, später Tabak zu rauchen – selbst wenn sie zuvor keinerlei Neigung oder ein Risikoprofil hatten, jemals mit Tabakkonsum zu beginnen.
Eine aktuelle Übersichtsarbeit (69 Länder einbezogen) fand ebenfalls, dass im Schnitt 17 % der Jugendlichen weltweit bereits E-Zigaretten konsumiert haben – häufig Jugendliche, die vorher nie Tabak geraucht hatten (Barnes et al., 2022). Diese frühe Nikotinexposition kann die Hemmschwelle für konventionelles Rauchen senken. Fachleute befürchten eine Renormalisierung des Rauchens: E-Zigaretten könnten das Tabakrauchen für eine neue Generation wieder attraktiv machen, nachdem der Tabakkonsum unter Jugendlichen eigentlich rückläufig war (Feliu et al., 2023). Daten aus Deutschland belegen, dass Nutzer*innen von Einweg-E-Zigaretten im Durchschnitt 4 – 5 Jahre früher mit dem Konsum begannen als Nutzer*innen wiederbefüllbarer Systeme. Zudem zeigen diese jungen Konsument*innen häufiger parallelen Zigarettenkonsum (sogenanntes „Dual Use“) (Kolserhalfen et al., 2024).
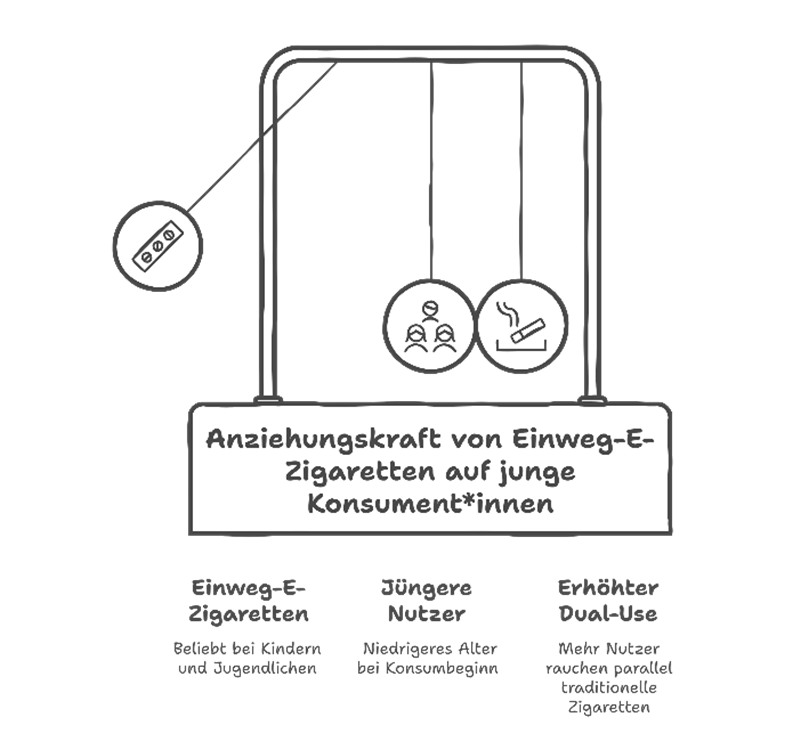
Abbildung 3: Gesundheitsrisiken durch E-Zigarettenkonsum im Jugendalter.
Übersicht über somatische und psychische Folgeerkrankungen infolge der Inhalation nikotinhaltiger und toxischer Aerosole.
(Visualisierung erstellt mit Napkin.ai).
Nikotinbeutel und Snus – Neue Risikoprodukte
Neben E-Zigaretten gewinnen auch Nikotinbeutel und Snus an Popularität unter Jugendlichen. Nikotinbeutel (sogenannte „Nicotine Pouches“) enthalten reines Nikotin und unterscheiden sich von Snus, der Tabak enthält und in der EU, außer in Schweden, verboten ist. Nikotinbeutel werden unter die Oberlippe gelegt, sodass Nikotin über die Mundschleimhaut aufgenommen wird. Die kleinen weißen Beutel bestehen aus Pflanzenfasern, Feuchthaltemittel, Aromen (z.B. Menthol- oder Fruchtaroma), und Nikotin unterschiedlicher Stärke (Azzopardi et al., 2021; Robichaud et al., 2020). Zum Konsum platziert man den Beutel für mehrere Minuten unter die Oberlippe. Nikotinbeutel und klassischer Snus erleben unter Jugendlichen einen Trend als vermeintlich „rauchfreie“ Nikotinalternativen.
Trotz des Verkaufsverbots in Deutschland seit 2021 sind Nikotinbeutel in der Altersgruppe bereits überraschend verbreitet: In einer aktuellen Schulstudie (2022/23) lag die Lebenszeitprävalenz des Konsums von Nikotinbeuteln bei 5,4 % unter 12- bis 17-Jährigen (Hanewinkel & Hansen, 2024b). Der Gebrauch steigt mit dem Alter deutlich an – unter 16- bis 17-jährigen Jungen hatten bereits 15,2 % Erfahrungen mit Nikotinbeuteln (Mädchen: 10,3 %).
Trotz ihrer Vermarktung als harmlose Alternativen enthalten diese Produkte hohe Nikotinkonzentrationen und bergen ein erhebliches Abhängigkeitspotenzial. Durch die diskrete Nutzung können Nikotinbeutel z.B. auch in der Schule unerkannt konsumiert werden, was zu häufigerem Konsum und schnellerer Toleranzentwicklung führen kann. Studien belegen, dass Personen, die Nikotinbeutel und Snus konsumieren, ebenfalls ein erhöhtes Risiko aufweisen, später mit dem Rauchen von Tabakzigaretten zu beginnen (Hanewinkel & Hansen, 2024b). Die Gateway-Problematik stellt sich auch bei diesen oralen Nikotinprodukten.
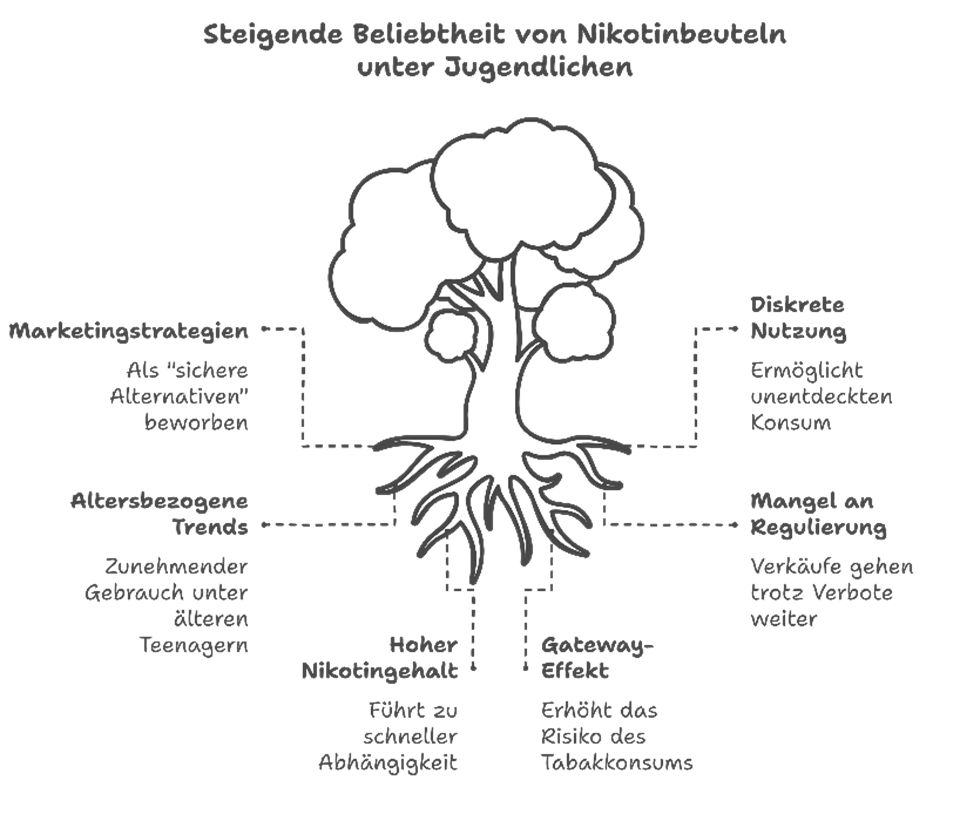
Abbildung 4: Entwicklungspfad von Erstkonsum zu Tabakabhängigkeit – das Gateway-Modell
Schematische Darstellung des Zusammenhangs zwischen frühem E-Zigarettenkonsum und dem Einstieg in den Tabakgebrauch. (Visualisierung erstellt mit Napkin.ai.).
Fazit
Einweg-E-Zigaretten und andere neuartige Nikotinprodukte stellen ein erhebliches Gesundheitsrisiko für Kinder und Jugendliche dar und fördern den Einstieg in den Tabakkonsum.
Die Behauptung, dass diese Produkte eine „harmlose“ Alternative darstellen, ist für diese Altersgruppe nicht zutreffend.
Einweg-E-Zigaretten und andere neue Nikotinprodukte stellen aus wissenschaftlicher Sicht eine erhebliche Bedrohung für die nikotinfreie Entwicklung von Kindern und Jugendlichen dar. Studien belegen nicht nur akute Gesundheitsrisiken und ein hohes Suchtpotential, sondern auch einen deutlichen Zusammenhang mit dem späteren Konsum herkömmlicher Tabakprodukte.
Die Verbreitung von E-Zigaretten unter Kindern und Jugendlichen konterkariert die Fortschritte der Tabakprävention und muss aus Public-Health-Sicht dringend eingedämmt werden. Die Suchtkommission fordert eine rasche politische Intervention.
Entsprechend rät die Suchtkommission zu konsequenteren Präventions- und Regulierungsmaßnahmen. Vielversprechend sind Strategien, die Verhaltensprävention mit gesetzlichen Regulierungen verbinden. Wirksame Prävention der Nikotinabhängigkeit erfordert ein Zusammenspiel aus Aufklärung, Angebot von Hilfen (z.B. Ausstiegsprogramme) und politischen Maßnahmen (Regulierung von Verkauf, Werbung und Produktgestaltung). Nur mit einer evidenzbasierten, umfassenden Strategie lässt sich verhindern, dass die Fortschritte der Tabakkontrolle durch die neue Generation an Nikotinprodukten wieder zunichte gemacht werden.
Mitglieder der Suchtkommission:
- Herr Prof. Dr. Rainer Thomasius, Vorsitz (DGKJP)
- Herr Prof. Dr. Dr. Martin Holtmann (DGKJP)
- Frau Dr. Marianne Klein (BAG)
- Frau Dr. Angela Wenzel (BAG)
- Frau Dr. Gisela Schimansky (BKJPP)
- Herr Thomas Krömer (BKJPP)
- Herr PD Dr. Olaf Reis (assoziiertes Mitglied)







